心リハ指導士の試験ですが、公式の過去問も問題集もありません!!
試験勉強するには日本心臓リハビリテーション学会が出版している、
2022年増補改訂版 指導士資格認定試験準拠 心臓リハビリテーション必携

全385ページを読むしかありません!!(さらにガイドラインなどからも出題があります….)
そうなるとあまりにも大変ですし、日々の臨床業務やプライベートを多大に犠牲にしなければいけなくなります…。
そこで、このシリーズは「心リハ指導士への道」と称して私が心リハ指導士の資格を得るために勉強したことをわかりやすくまとめたものとなっています!!
どの投稿から見てもいいようにあえてナンバリングはしていません!!タイトル冒頭の「心リハ指導士への道」を目印に興味のある投稿から読んでいただければと思います!!
それでは今回は「弁膜症」について一緒に勉強していきましょう!!
総論
弁膜症には「狭窄」と「閉鎖不全(逆流)」の2種類の機能障害があります。
それぞれが単体or組み合わさって各弁に生じます。
近年、リウマチ性は減少↓し、高齢者の動脈硬化性が増加↑しています!
疾患別診断
僧帽弁狭窄症(MS)
原因:リウマチ熱による僧帽弁の癒合・石灰化(→近年のリウマチ熱減少↓に伴い減少↓)
病態生理:拡張期の左房~左室への流入障害
→左房圧上昇↑=左房拡大↑→心房細動リスク大
さらに悪化→右心系への負荷↑→相対的三尖弁閉鎖不全症&右心不全(+)
症状:動悸、心拍出量低下による易疲労感・呼吸困難感、右心不全(肝脾腫・下腿浮腫)、
左房血栓による塞栓症
診断:Ⅰ音の亢進など

僧帽弁閉鎖不全(逆流)症(MR)
原因:リウマチ熱や感染性心内膜炎による弁帆・腱索の異常、
動脈硬化による弁輪石灰化、
心筋梗塞、
外傷による乳頭筋異常、
拡張型心筋症による左室拡大に伴う弁輪拡大 など多岐にわたります。
病態生理:僧帽弁逆流による左房・左室への容量負荷
慢性:容量負荷↑→左房・左室が徐々に拡大により代償→長期間の無症状→
→右心不全・相対的三尖弁閉鎖不全症
症状:左心不全症状(易疲労感・労作時呼吸困難感)、右心不全(肝脾腫・下腿浮腫)
診断:Ⅰ音の減弱
大動脈弁狭窄症(AS)
原因:リウマチ性・動脈硬化性・二尖弁(先天性)による大動脈弁の石灰化
→近年、高齢化による動脈硬化性↑
病態生理:左室流出路の駆出障害
→左室圧負荷↑・心拍出量↓
症状:心拍出量↓→失神・左心不全症状(易疲労感・労作時呼吸困難感)
冠灌流量↓→狭心痛
診断:遅脈、Ⅱ音の奇異性分裂
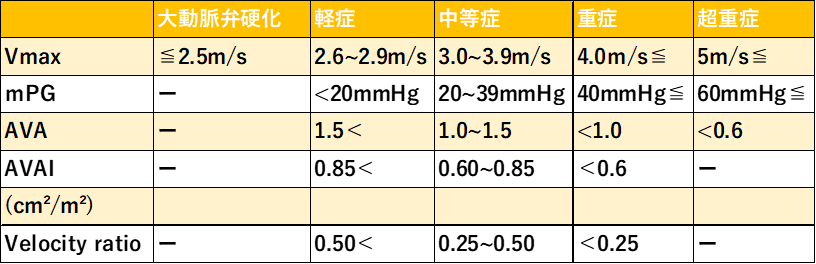
Vmax:大動脈弁最大血流速度 AVAI:AVA index Velocity ratio:左室流出路血流速と弁通過血流速の比
大動脈弁閉鎖不全(逆流)症(AR)
原因:リウマチ性、動脈硬化性、二尖弁・四尖弁(先天性)、感染性心内膜炎、
外傷による弁自体の異常、大動脈弁輪拡張症(Marfan症候群)、大動脈解離など
病態生理:拡張期に上行大動脈から左室に血液が逆流
→左室容量負荷&圧負荷→左室拡大&心筋肥大での代償
症状:慢性:長期間無症状も多い。
代償機能が破綻すると左心不全症状(易疲労感、労作時呼吸困難感)や胸痛
急性:急速な左室拡張末期圧↑→肺うっ血
また頻拍で代償×→心拍出量低下→ショック状態
三尖弁狭窄症(TS)
原因:リウマチ性による三尖弁狭小化(否定される場合はカルチノイドを疑う)
*僧帽弁膜症や大動脈弁膜症を併発が多い
病態生理:拡張期に右房~右室への流入障害
→右房圧↑&心拍出量↓
症状:右心不全症状(肝脾腫、頸静脈怒張、下腿浮腫)
三尖弁閉鎖不全(逆流)症(TR)
原因:弁自体に器質的変化or弁輪拡大による機能的変化
→器質性:リウマチ性がほとんど。僧帽弁膜症や大動脈弁膜症を伴う。
その他では外傷性、Ebstein奇形など
機能性:右室梗塞、肺高血圧症、心房中隔欠損症(ASD)
→大部分は機能性の三尖弁閉鎖不全症!!
病態生理:右房・右室の容量負荷↑
症状:右心不全症状(肝脾腫、頸静脈怒張、下腿浮腫)、心拍出量低下による易疲労感
肺動脈弁狭窄症
原因:ほとんど先天性。
治療:右室肺動脈圧較差や症状により狭窄部をバルーン拡張や弁切開
肺動脈弁閉鎖不全(逆流)症
原因:肺高血圧症による肺動脈弁拡大→機能的のものがほとんど。
症状:肺高血圧症(ー)→無症状
肺高血圧症(+)→右心不全症状(肝脾腫、頸静脈怒張、下腿浮腫)
治療と管理
弁膜症の治療の主体は外科的治療!!
ただ、術後の内科的管理も重要!!
内科的治療
①リウマチ熱再発予防:ペニシリン製剤長期投与
②感染性心内膜炎の予防:後述
③心房細動や心不全のコントロール:内服薬
*ただし、狭窄症では血管拡張薬や後負荷軽減薬(ACE阻害薬、ARBなど)は慎重に!!
外科的治療
僧帽弁狭窄症
手術適応:①NYHA分類 Ⅱ度≦ ②心房細動(+) ③血栓塞栓症状(+)
→近年、術後予後や予防の観点から早期手術も考慮されつつあります。
→僧帽弁口面積:1.5㎝²が目安
・経皮的僧帽弁交連裂開術(PTMC)
・直視下僧帽弁交連切開術(OMC)
・人工弁置換術
→PTMC・OMCが不適応やそれらのOpe後の再狭窄時に適応
近年では心房細動の除細動目的でMaze procedureを併用することが多いです。
僧帽弁閉鎖不全(逆流)症
手術適応:急性:薬剤による血行動態改善×→緊急手術
慢性:①LVEF <60% ②LVDs(左室収縮末期径)40mm<(左室拡大傾向)
・弁形成術、弁置換術
・経皮的僧帽弁形成術(MitraCrip)
大動脈弁狭窄症
手術適応:狭心痛、失神、心不全症状(+)
大動脈弁閉鎖不全(逆流)症
手術適応:急性:薬剤による心不全コントロール×
慢性:①LVDs(左室収縮末期径)55mm<(左室拡大)
②LVDd(左室拡張末期径)75mm<
③LVEF <50%(HFrEF・HFmrEF)
・弁置換術(機械弁or生体弁)
→高齢者やワーファリン使用しにくい症例は、生体弁

・Bentall手術
三尖弁狭窄症
単独での三尖弁狭窄症は稀!!
ほとんど僧帽弁膜症の手術時に三尖弁交連切開術を行います!
三尖弁閉鎖不全(逆流)症
ほとんど機能性の三尖弁閉鎖不全症(もしくは感染性心内膜炎が原因)
→原因である僧帽弁や大動脈弁疾患に起因
→その左心系疾患が治療できれば三尖弁閉鎖不全症も軽快
肺動脈弁閉鎖不全(逆流)症
外科的治療が必要な肺動脈弁閉鎖不全症は稀
+α 感染性心内膜炎(IE)
総論
弁膜症や心内膜炎、大血管内膜に細菌集簇を含む疣腫(ゆうしゅ)を形成し、菌血症、血管塞栓、心障害などの多彩な臨床書状を呈する全身性敗血症性疾患。
発症には、弁膜疾患や先天性疾患に伴う血流異常や人工弁置換術後などの影響で生じた非細菌性血栓性心内膜炎が重要であり、それに歯科的処置・耳鼻咽喉科的処置・婦人科的処置・泌尿器科的処置といった一過性の菌血症や尿路感染症、肺炎、蜂窩織炎などの感染症を合併した後に発症します。
診断と治療
症状及び合併症
①発熱 ②末梢血管病変(点状出血・Osler結節・Roth斑) ③関節痛・筋肉痛
④全身性塞栓症(脳塞栓・脾塞栓・腎梗塞) ⑤感染性動脈瘤 ⑥心不全
診断
発熱や心雑音を聴取→感染性心内膜炎が疑われた場合、
①心エコー図検査 ②血液培養検査 を実施→血液培養にて(+)&疣種や弁周囲膿腫、生体弁部分裂開など(+)→感染性心内膜炎で決定
その他、修正Duke診断基準を参考にしましょう!
治療
抗菌薬による内科的治療が基本となります。
・抗菌薬長期投与:4~6週間(原因菌に最も効くものを!:ペニシリン製剤、アミノ配糖体など)
外科的治療は、珍しいが弁置換術が基本です。ただし、感染病変が限局しているのであれば、弁形成術も検討されます。
読んでいただきありがとうございました!!




コメント