心リハ指導士の試験ですが、公式の過去問も問題集もありません!!
試験勉強するには日本心臓リハビリテーション学会が出版している、
2022年増補改訂版 指導士資格認定試験準拠 心臓リハビリテーション必携

全385ページを読むしかありません!!(さらにガイドラインなどからも出題があります….)
そうなるとあまりにも大変ですし、日々の臨床業務やプライベートを多大に犠牲にしなければいけなくなります…。
そこで、このシリーズは「心リハ指導士への道」と称して私が心リハ指導士の資格を得るために勉強したことをわかりやすくまとめたものとなっています!!
どの投稿から見てもいいようにあえてナンバリングはしていません!!タイトル冒頭の「心リハ指導士への道」を目印に興味のある投稿から読んでいただければと思います!!
それでは今回は「心不全」について一緒に勉強していきましょう!!
心不全とは
「なんらかの心機能障害、すなわち、心臓に器質的・機能的異常が生じて心ポンプ機能の代償機転が破綻した結果、呼吸困難・倦怠感や浮腫が生じ、それに伴い運動耐容能が低下する臨床症候群」と定義。
日本の心不全患者は増加の一途をたどっている(80万~100万人規模)。
心不全の分類
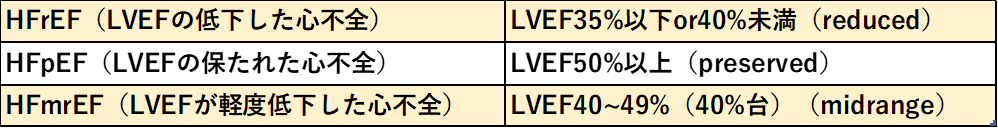

心不全の病態

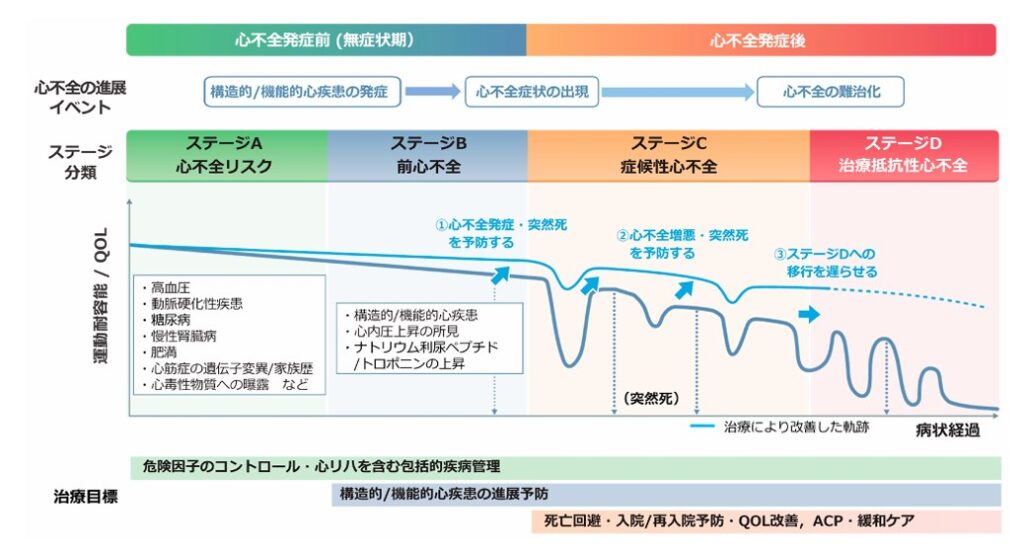
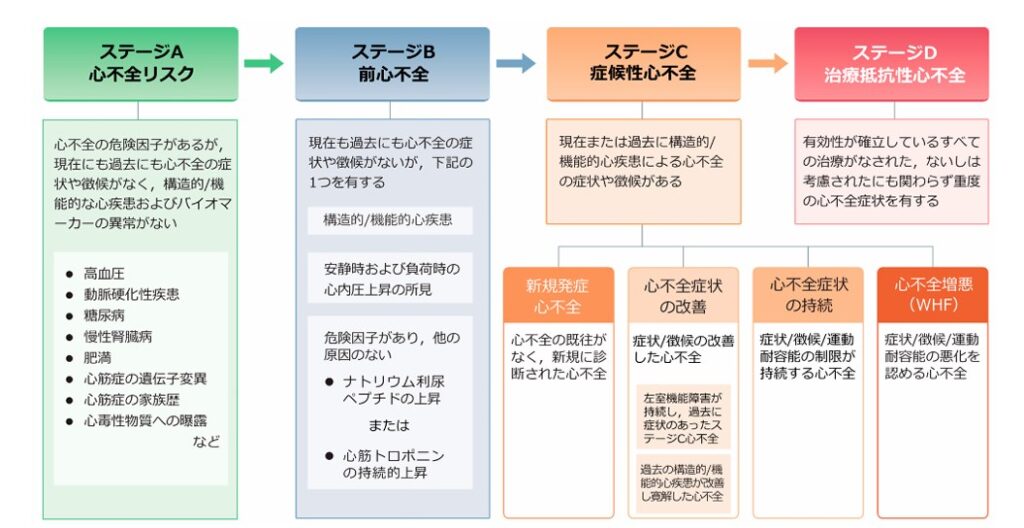
急性心不全
急性心不全の診断
うっ血性心不全の診断基準であるFramingham criteriaをもとに評価を行います。
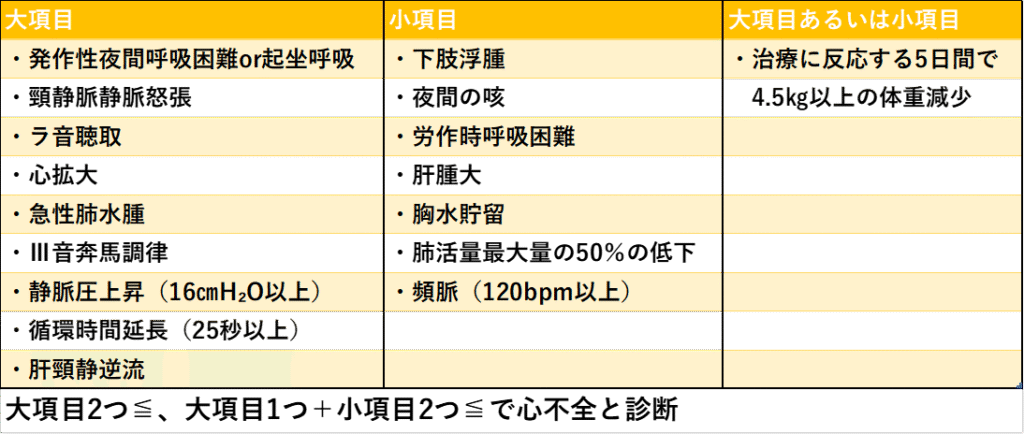
大項目は、客観的所見(聴診、X線画像、血行動態など)
小項目は、症状や非特異的な所見
と覚えよう!!
急性心不全の自覚症状・他覚所見
うっ血症状と所見
・左心不全(肺うっ血)
症状:呼吸困難、息切れ、頻呼吸、起坐呼吸(→肺機能に関わる部分)
所見:水泡音、喘鳴、ピンク色泡沫状痰、Ⅲ音やⅣ音の聴取
呼吸器系の症状が出現するのが特徴です!!
・右心不全(体うっ血)
症状:右季肋部痛、食思不振、腹満感、心窩部不快感、易疲労感
所見:肝腫大、肝胆道系酵素の上昇、頸静脈怒張、重度右心不全では肺うっ血所見乏しい
複数臓器がうっ血するため、それぞれが機能不全に陥ることで症状が出現します!!
低心拍出量症状と所見
・症状:意識障害、不穏、記銘力低下
所見:冷汗、四肢冷感、チアノーゼ、低血圧、乏尿、身の置き場がない様相
急性心不全の治療方針・薬物治療
Killip分類やNohria-Stevenson分類、心エコー、動脈血液ガス分析、Swan-Ganzカテーテルによる血行動態評価により重症度分類を行い、治療法を選択することが重要です!!
病態は次の3つに集約される!!
・急性心原性肺水腫
・全身の体液貯留(浮腫)
・低心拍出による低灌流

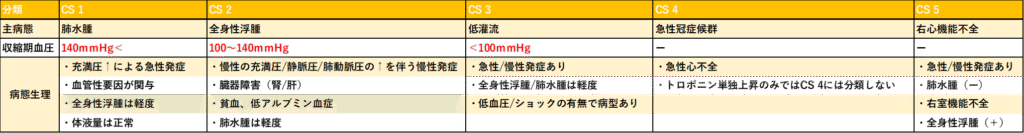
CS 1は、肺水腫を主病態とし、sBP 140mmHg<と血圧は維持されています!
治療としては、血管拡張薬+必要であれば利尿薬を使用します!
CS 2は、全身性浮腫を主病態とし、sBP 100~140mmHgです!
治療としては、血管拡張薬+利尿薬と、CS 1と比較してより水分の貯留を抑えるような治療となっています!
CS 3は、低心拍出を主病態とし、sBP <100mmHgと血圧↓が著しいです!
治療としては、強心薬や血管収縮薬を使用します!
さらに状態が悪化したCS 4では、心原性ショックが生じており、CS 3と同様の強心薬などの薬物治療に加えて、補助循環が使用されます!
慢性心不全
「慢性の心筋障害により心臓のポンプ機能が低下し、末梢主要臓器の酸素需要量に見合うだけの血液量を絶対的にまたわ相対的に拍出できない状態であり、肺・体静脈系・または両系にうっ血をきたし、日常生活に障害が生じた状態」
病態解析の進歩により、交感神経系やレニン・アンギオテンシン・アルドステロン(RAA)系に代表される神経内分泌系因子が著しく亢進、病態を悪化させていることが判明しています。
慢性心不全の診断
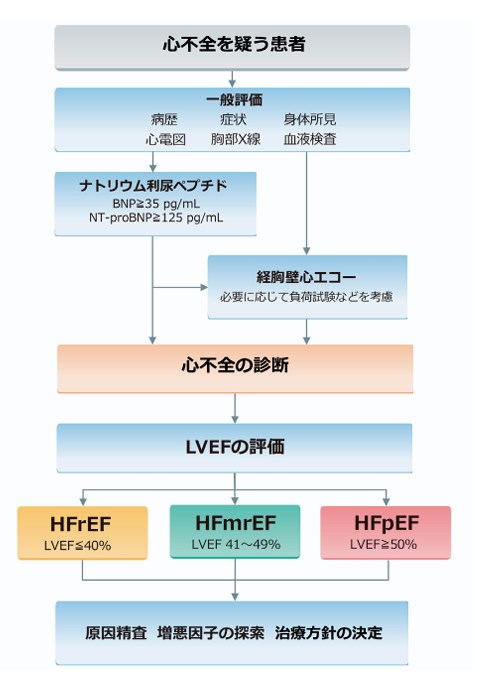
2025年改訂版 心不全診療ガイドライン p.30より
慢性心不全の重症度分類
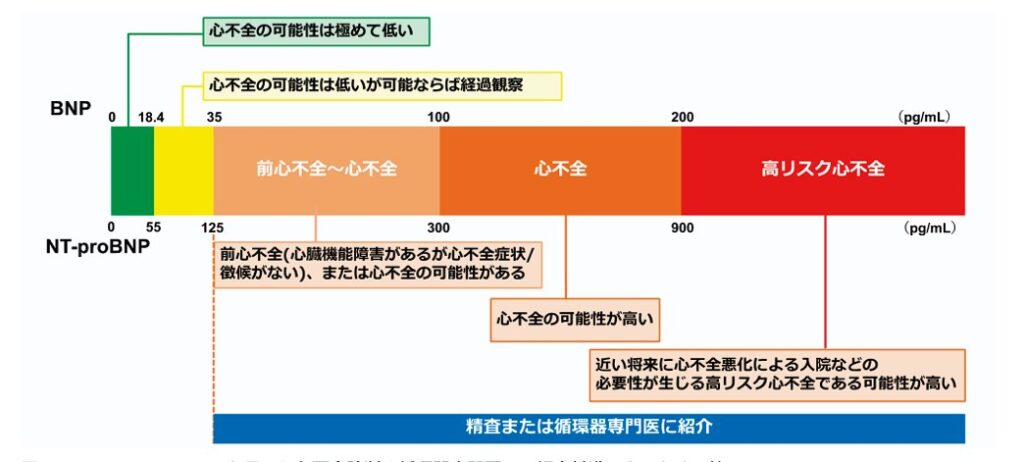
*BNP:血中100pg/ml
NT-pro-BNP:血中400pg/ml
で心不全の可能性が極めて高い。
またNT-pro-BNPは、BNPと比較して半減期が長く、心不全における過剰な左室負荷を評価する上で、BNPより重宝されることが多い。
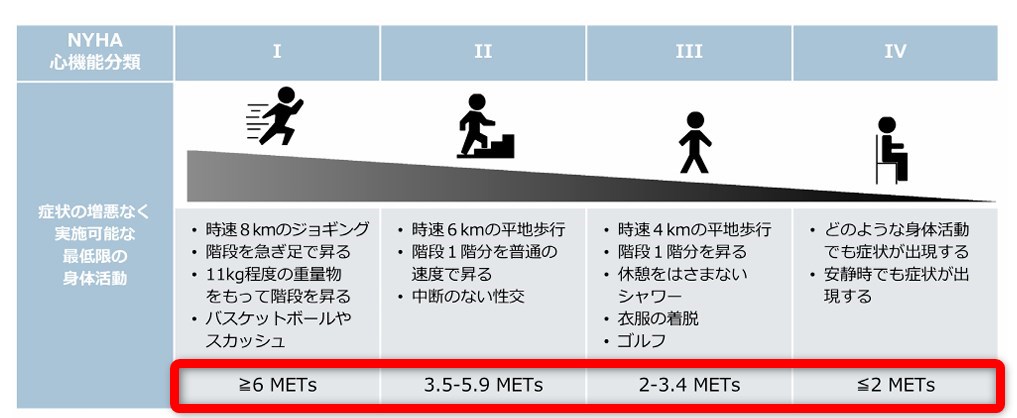
症状にて分類すると

となります!!

慢性心不全の治療方針・治療
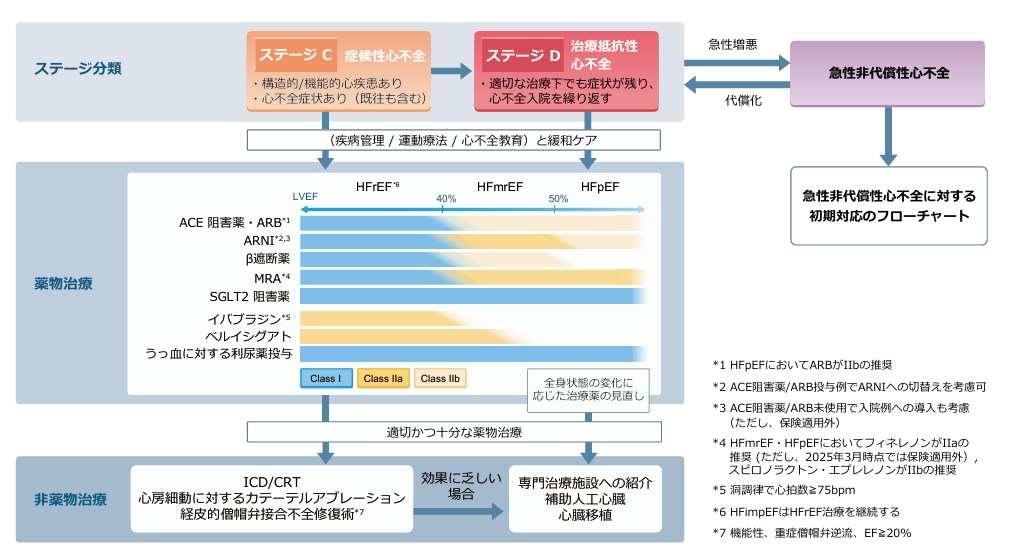




コメント